- Quando l’Antidepressivo Mima la Malattia: Il Caso delle Mioclonie Indotte da antidepressivi SSRI - 21 Giugno 2025
- Il Ruolo dei Farmaci Anti-Obesità nel Trattamento del Disturbo da Uso di Alcol: Una Revisione Critica - 7 Febbraio 2025
- Astinenza e Kindling: “purgatorio e inferno” – Come evitare i peccati mortali della psicofarmacologia - 22 Novembre 2024

Qualche mese fa, visitai su zoom una signora di circa 40 anni, con diversi problemi di salute sotto controllo (diabete, pressione arteriosa elevata), seguita da un collega, momentaneamente assente. La signora prendeva 200mg di Zoloft (dose ovviamente elevata), per sintomi derivanti da esperienze traumatiche.
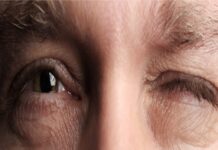
Ma il sintomo principale alla base della visita, consisteva in episodi di sanguinamento gengivale abbastanza consistenti.
Il suo dentista non aveva rilevato nessuna patologia particolare, con l’eccezione di un po’ di secchezza delle mucose, non correlabile alla entità del sanguinamento.
Gli altri problemi sopra descritti, (il livello del glucosio nel sangue e la pressione arteriosa) si erano stabilizzati su livelli normali con un cambiamento radicale dello stile di vita.
Tuttavia, il problema gengivale continuava a manifestarsi. Durante il colloquio, la signora mi disse che il problema era cominciato con l’aumento progressivo del dosaggio dello Zoloft da 50 mg a 200mg.
Il sanguinamento gengivale, che prima si verificava esclusivamente durante la pulizia dei denti, ora si presentava spontaneamente due o tre volte nel corso della giornata.
Episodi di perdite di sangue concomitanti e dovute a terapia con antidepressivi, sono stati descritte più di una volta dalla letteratura specializzata.
Pur avendo consapevolezza dei problemi causati dagli antidepressivi a carico della coagulazione, non avevo mai incontrato un caso così chiaro, dove gli antidepressivi potessero essere identificati come la causa principale ed incontrovertibile.
Come già accennato precedentemente, gli effetti degli antidepressivi sulla coagulazione sono noti da molto tempo. Consistono, essenzialmente, nella loro capacità di inibire la funzione delle piastrine di promuovere il processo di coagulazione.
La eventualità di tali episodi è ovviamente più frequente e consistente per individui che hanno condizioni pregresse come ulcere gastrointestinali, per coloro che sono sotto terapia con anticoagulanti, per coloro con diagnosi di epatite C e per gli anziani.
Queste sono, in linea generale, gli individui a maggior rischio.
Tuttavia, non tutti gli antidepressivi sono responsabili nella stessa maniera.
Quelli più problematici sembrano essere la fluoxetina (Prozac), la paroxetina (Sereupin, Daparox, Eutimil, Seroxat) e la sertralina (Zoloft).
Tra quelli meno problematici: il citalopram (Seropram, Elopram) e il bupropione (Wellbutrin, Zyban).
Ma, per esser chiari, quali sono le manifestazioni più comuni di problemi di coagulazione indotti da antidepressivi?
L’elenco include la tendenza a sviluppare lividi, episodi di lieve emorragia durante iniezioni o prelievi di sangue, durante la rasatura e il flossing (uso del filo interdentale).
E come si deve intervenire?
Prima di tutto bisogna chiedersi se gli antidepressivi siano assolutamente necessari.
Poi, se si possono diminuire e/o sospendere.
In concomitanza, le funzioni delle piastrine dovrebbero essere testate poiché gli antidepressivi possono comprometterle. Anormalità in questi test fornirebbero pertanto un quadro molto chiaro dal punto di vista della causa e della valenza del problema.
Ovviamente, queste possibilità vanno discusse ed esplorate con lo psichiatra e /o altri operatori sanitari.
E per quanto riguarda il caso della signora che ho menzionato all’inizio del post?
Avevamo stabilito l’inizio di un processo di diminuzione a partire da Dicembre (ritardo dovuto al Covid-19).
Vedremo…
P.S. Si ricorda che la riduzione o sospensione degli psicofarmaci andrebbe eseguita sotto controllo medico e con una psicoterapia di accompagnamento